醫療制度在設計之初,隱含著一個重要前提:外部環境是可預期且相對穩定的。因此,醫院得以制定年度預算、以平均需求配置人力,並規劃建築與設備的耐用年限;在訂定標準作業流程(SOP)時,也往往假設「異常」屬於例外情況。
在這樣的世界觀下,風險被視為局部且可以分割的問題:缺藥是藥劑部門的事,系統當機歸資訊部門處理,設備故障則交由工務單位負責。每一種風險,都應該有對應的責任單位、改善流程,以及最終的結案報告。這套分工與治理邏輯,在長期相對穩定的環境中,曾經有效。
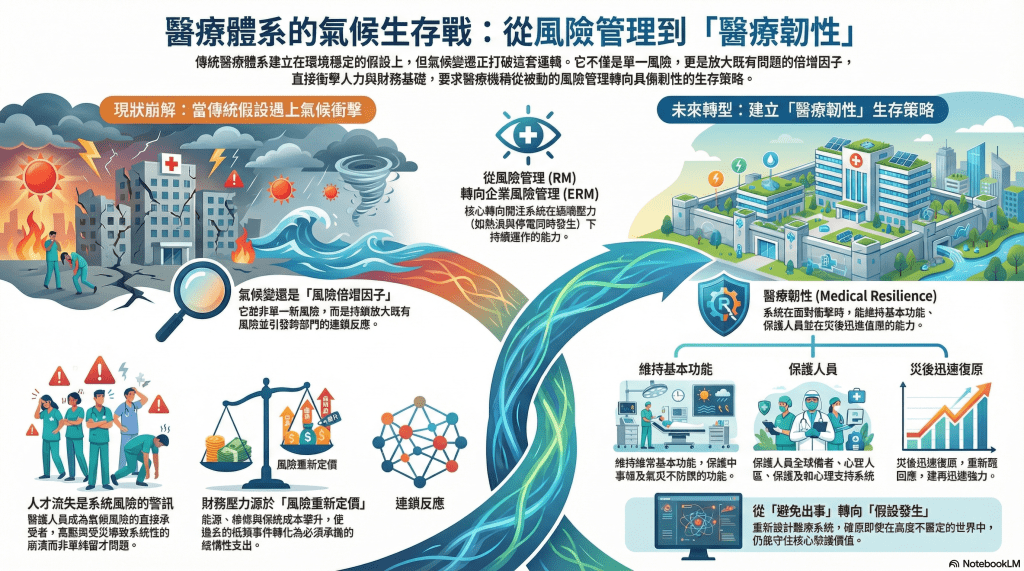
然而,氣候變遷正在打破這套前提。它並不是單一的新風險,而是一個持續放大既有風險、並使其相互連鎖的「風險倍增因子」。當氣候變遷動搖醫療體系原本的風險假設,問題並不會立刻反映在制度或流程上,而是先體現在仍必須持續運作的第一線人力。表面上看來是招募與留才的問題,實際上卻是整個系統風險開始外溢的第一個警訊。
人才流失:不是世代問題,是系統風險
過去在人力資源管理的思考中,焦點多半放在:招募是否足夠積極、留才制度是否完善、福利是否具有吸引力,以及不同世代之間的價值觀差異。這些提問背後,其實隱含著同一個假設:人力是可以透過制度設計不斷補上的資源。然而,真正的關鍵從來不只是「留不留得住人」,而是醫療人員本身,正逐漸成為氣候風險的直接承受者。
熱浪來襲時,病人中暑,醫護人員同樣承受熱傷害;災害發生時,醫院必須持續救人,但醫護人員往往也是受災戶。當人力仍被視為可配置、可補充、可調度的資源時,這套假設或許尚能成立;但在氣候衝擊之下,人會生病、會恐懼、會出現心理崩潰,這些反應並不會因為專業身分而消失。長期處於高壓、高風險的工作環境中,還必須同時擔憂自身家庭是否受災,卻缺乏足夠的支持與保護,這並不是醫護人員留不住、也不是年輕世代不耐操,而是整個系統,仍要求人在一個高度不穩定的世界裡硬撐。
財務壓力:不是效率不好,而是風險全面定價
當醫療體系持續以這樣的方式運作,真正被消耗的,並不只是第一線醫護的身心狀態。人力的流失、缺勤與過勞,最終都會轉化為系統層級的成本,如臨時人力的補充、加班費用的攀升、醫療品質波動所伴隨的風險,以及組織內部難以量化的信任與士氣流失。換言之,人力問題從來不只是人事管理的議題,而是財務壓力的前兆;當人力防線失守,資源與經費也必然隨之承受壓力。
醫院營運成本的上升,並非源於管理不夠精實,而是風險開始被不斷重新定價。保險費率上調、能源成本攀升、基礎設施維修愈趨頻繁、急診與重症需求暴增,以及為因應災害與氣候調適所必須投入的投資,正逐漸成為常態。每一次極端氣候事件,都是一次隱性的財務衝擊;過去財務模型所假設的「低頻事件」,如今已轉化為反覆出現的「結構性支出」。從這個角度來看,財務壓力並非偶發結果,而是風險治理失靈所累積的必然後果。
災害與氣候衝擊:醫療體系的壓力測試
災害也不再只是醫療體系的例外狀況,而是逐漸成為常態化的壓力測試。洪水、火災、熱浪與停電,伴隨供應鏈中斷、設備與冷鏈失效,直接導致醫療服務的中斷與失序。氣候風險並非單一事件,而是一連串相互牽動的連鎖反應,它在同一時間推高醫療需求,卻削弱系統的應對能力。正因如此,傳統以事件為單位的風險管理(Risk Management, RM),逐漸顯露其侷限,難以處理這類系統性、跨部門、且反覆發生的風險。
在這樣的情境下,企業風險管理(Enterprise Risk Management, ERM)提供了不同的思考視角。ERM 關注的,不是「會不會出事」,而是這些風險是否會影響醫療機構持續提供服務的能力。它以組織與治理層級為核心,強調風險之間的相互影響,並將風險納入策略規劃、投資決策與治理架構之中。放在醫療場域,ERM 會追問:當熱浪、停電與人力缺勤同時發生時,系統是否仍能運作?哪些基礎設施屬於「一旦失效便引發全面癱瘓」的關鍵節點?如果類似情境一年反覆出現數次,整個醫療體系是否還承受得住?
醫療韌性(Medical Resilience):不是 ESG,而是存活策略
然而,當風險不再是偶發事件,而是反覆出現、相互疊加的現實,即便將風險納入治理與決策層級,真正的挑戰仍在於:當衝擊實際發生時,醫療體系是否能承受、回復,並持續提供安全且必要的醫療服務。這正是「醫療韌性(Medical Resilience)」所要回應的核心問題。
醫療韌性並不等同於要求人員更加堅強,而是指整個醫療系統在面對災害、極端氣候與連鎖風險時,仍能維持基本功能、保護人員與病人,並在衝擊過後迅速調整與復原的能力。它首先關乎「人」:沒有受到保護與支持的醫護人員,不可能成為韌性的基礎;其次關乎「系統」:能源、水資源、資訊系統與供應鏈是否具備在失效情境下仍可運作的能力;同時也是「治理」問題,取決於風險是否真正被納入高層決策與長期規劃;最後,更涉及「公平性」,確保危機中不會進一步加劇健康不平等。
因此,醫療韌性不是「多做一點準備」,而是重新思考醫療體系在不穩定世界中的存在方式。它要求醫療從避免出事,轉向假設事情會發生,並據此設計一個即使身處風險之中,仍能持續照護、保護人員,並守住核心價值的系統。唯有正視這場結構性的轉變,醫療體系才能在不穩定已成常態的世界裡,持續履行照護的承諾,而不只是勉強撐過下一次危機。
