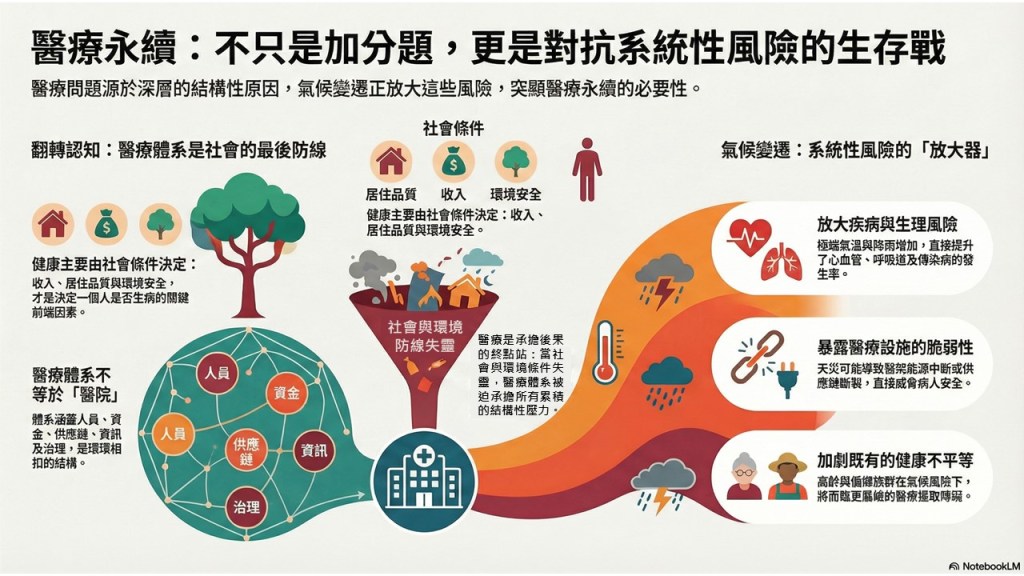
我們常說「醫療出了問題」,例如候診時間過長、醫護人力不足、醫護過勞、醫療品質下滑、成本不斷增加,直覺反應往往都指向醫院本身。然而,醫院其實只是醫療體系中的一個節點,如果只把問題歸因於醫院,往往看不見真正的結構性原因。因此,醫療問題更需要從整個體系來理解。
醫療體系不是「醫院」
醫療體系指的並不是某一棟建築,也不只是少數專業人員,而是一個彼此相互依存、環環相扣的系統結構,其中包括:
- 人員(醫師、護理、醫事與後勤人員)
- 資金與給付制度
- 物資、藥品與供應鏈
- 資訊系統與資料
- 交通、通訊與治理能力
當我們從「系統」而不是「醫院」的角度來看問題,許多看似無解的現象就會變得合理起來。例如,急診壅塞不只是人力配置的問題;醫護離職不只是人事管理的問題;缺藥、缺料也不只是採購環節的問題。這些現象往往源自於系統中某個節點的失衡,最終卻集中壓力,落在醫院這個承載點上。因為醫院是整個醫療體系中,唯一必須「即時回應、不能拒絕」的地方,而當醫療體系被迫承接這些結構性問題時,健康本身是否真的能靠醫療來決定,也就成了一個值得重新思考的問題。
健康,其實不是醫療決定的
既然醫療體系並不等同於醫院,那麼,醫療服務本身也就不是決定健康的主要因素。影響健康的,往往是更早、更前端的社會條件。一個人會不會生病、病得重不重、活得久不久,更多取決於收入與工作是否穩定、居住環境與住房品質、教育程度與社會支持,以及空氣品質、水質、食物安全等公共衛生議題,乃至於交通等公共設施是否可近。
在這樣的脈絡下,醫療的角色其實更像是最後一道防線。當社會與環境條件失靈,健康問題累積到一定程度時,醫療體系才被迫接手處理後果。這也解釋了為什麼許多第一線醫護人員會有一種深層的無力感,再怎麼努力,往往都只是在「補破網」。
因此,把所有健康責任都丟給醫療,不只是對醫療體系的不公平期待,也是一種不切實際的想像。當健康的成因來自社會與環境,卻由醫療體系承擔後果,責任的錯位就成為一種結構性的風險,而當這些社會與環境條件本身開始劇烈變動時,醫療體系所承受的壓力,只會進一步被放大。
氣候變遷,正在把所有問題一起放大
然而,氣候變遷正是造成社會與環境條件劇烈變動的關鍵因素。這些衝擊並不是十年、二十年後才會發生的未來風險,而是正在發生的現在進行式。時間並不站在我們這一邊。氣候變遷帶來的,也不是全新的健康問題,而是一個持續放大既有問題的「風險放大器」。
氣候變遷同時放大了既有的疾病風險、醫療體系本身的脆弱性,以及健康不平等,例如:
1. 放大既有疾病風險
極端低溫與熱浪會增加心血管疾病、呼吸道疾病與熱傷害的風險;降雨量增加與氣候暖化,則擴大了登革熱、日本腦炎等病媒疾病的發生機率。此外,因氣候變遷而頻繁發生的災害事件,也帶來更多創傷後壓力、焦慮與其他心理健康問題。
2. 放大醫療體系本身的脆弱性
天災可能導致醫院停電、缺水與交通中斷;醫院本身是高耗能單位,卻又是最不能停擺的場所。一旦能源或供應鏈出現中斷,臨床服務便會立即受到影響,直接牽動病人安全。
3. 放大健康不平等
高齡者、偏鄉居民與低收入族群往往最先受到衝擊。原本就較難「走進醫療體系」的人,在氣候風險加劇的情況下,只會變得更加難以獲得適切的醫療照護。
當氣候變遷同時衝擊社會條件與醫療體系本身,醫療所面對的,已不只是醫療問題,而是一場系統性的風險考驗。在這樣的情境下,醫療體系若不提前調整,只能被動承接後果,而無法真正守護健康。
醫療永續不是加分題,而是必要走的路
當我們理解醫療體系不只是醫院,健康也不僅由醫療服務決定,醫療其實長期承接的是社會與環境條件失衡所累積的後果。而氣候變遷,正是在這樣的結構之上,將所有風險同步放大的關鍵力量。
氣候變遷不是未來式,而是正在發生的現在進行式。它不是創造新的健康問題,而是作為一個風險放大器,同時加劇疾病風險、暴露醫療體系的脆弱性,並擴大既有的健康不平等。在這樣的情境下,醫療體系所承受的壓力,只會持續增加。
因此,醫療永續不再是附加在醫療之上的形象工程,也不是可有可無的加分選項,而是一條無法迴避的必要道路。因為若醫療體系本身無法在風險升高、資源受限的狀態下持續運作,那麼再高的醫療品質承諾,也終將無法兌現。
這也讓我們不得不回到幾個關鍵提問上面提問:
- 什麼才算是一個成功的醫療體系?
- 是平均壽命的提升,還是最脆弱的人在風險來臨時,依然能被好好照顧?
- 在氣候風險與社會不平等交織的時代,醫療體系究竟選擇被動承接後果,還是開始主動調整自身的角色與責任?
