這幾年在醫院中導入ESG,最困難的不是要不要做,而是明明照著國際規範做,但總是感到卡卡的,甚至愈做愈辛苦!後來我發現問題的癥結點,不是主管不支持,也不是資源不足,更不在於執行力,而是在於ESG的國際規範,從一開始的設計邏輯是以企業為主,並不是專為醫療而生的。
企業版ESG套在醫院會窒礙難行
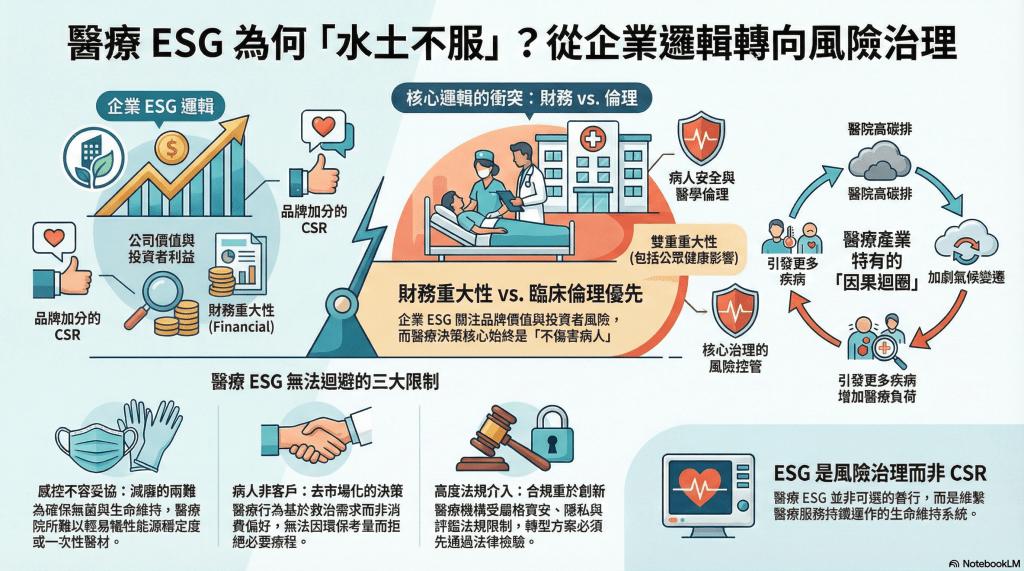
為什麼我說將適用於企業的 ESG 框架直接套用在醫療產業,往往會窒礙難行?核心原因在於,即使主流ESG框架(如 GRI、SASB、IFRS)中,SASB 已納入醫療照護產業準則(Healthcare),其設計邏輯仍然以財務重大性為核心。
SASB 醫療照護準則的主要任務,是協助醫療機構以價值鏈,向投資人揭露可能影響未來現金流量、營運風險或資本成本的關鍵永續議題。即使其中涵蓋病人安全、醫療品質與公共健康等主題,其分析視角仍是將這些議題視為品牌價值維護、聲譽管理與財務風險控管的驅動因素,而非直接回應醫療現場中以臨床倫理與病人安全為最高優先的決策需求。
所以企業與醫療機構,這二者的差異在於,企業關心的是公司價值與投資人的重視;而醫療產業首先問是「會不會傷害到病人?」和「是否符合醫學倫理?」在本質上的價值判斷準則差異甚大。
企業ESG準則中的「重大性」,大多採取財務觀點,在評估ESG議題時,會考慮到營收、成本,以及投資風險,但醫療產業要面臨的除了組織的營運風險之外,還要考慮到對病人預後、公共衛生與社區健康的影響,這即是GRI準則中提到醫療是雙重重大性分析。
另外,在醫療場域中,環境與社會的風險,往往會成所謂的「因果迴圈(Causal Loop)」。意思是醫院是高碳排場所,所影響的氣候變化,會引起如呼吸道疾病或慢性病的病患增加,如此醫療需求增加,醫院負荷加重,又再增加溫室氣體的排放。
醫療的三個現實限制
這些年在醫療院所推動 ESG 的過程中,我反覆在三道無法迴避的限制前遇到瓶頸。這些限制並非來自執行力不足,而是深植於醫療體系本身的專業與制度特性:一是感染控制措施不容妥協,任何永續作法都不能以病人安全為代價;二是病人並非一般意義下的客戶,醫療決策無法完全依循市場邏輯;三是醫療法規高度介入,使許多看似合理的ESG作法,在實務上必須先通過嚴格的合規檢驗。這三道限制,正是醫療ESG與企業ESG產生結構性差異的關鍵所在,後面我將逐一加以說明。
感控不可妥協:病人安全與減廢的兩難
在企業 ESG 的實務中,「減廢」與「節能」往往被視為最優先的環境行動;然而,在醫療機構中,感染控制與病人安全始終具有更高的優先順序。這使得醫院在推動環境永續時,必須同時面對三個高度現實的考量:能源使用具有生命維持的屬性、一次性醫材的感染控制必要性,以及醫療廢棄物所受的法規限制。
首先,在能源使用方面,醫療機構的溫室氣體排放中,Scope 2(外購電力)通常占據最高比例。其主要原因在於醫院必須 24 小時維持穩定的電力供應、空調與換氣系統,以確保手術室、加護病房與病房環境符合臨床與感控標準。任何為了節能而調整環境條件的作法,例如調高空調溫度或降低換氣量,都可能直接增加感染風險,因此在實務上往往難以貿然採行。
其次,大量使用的一次性醫材,如手套、針具與防護衣,皆是基於降低交叉感染風險的臨床必要選擇,卻也不可避免地帶來龐大的廢棄物量。在廢棄物管理上,依 衛生福利部 規範,醫療廢棄物可區分為一般事業廢棄物、可再利用廢棄物,以及具危害性的生物醫療廢棄物,並持續擴大可回收再利用的品項,目前已達 27 項。然而,對於具生物危害或放射性的醫療廢棄物,依法仍須採取高溫焚化等處理方式。即使這類處理方式伴隨較高的碳排,其本質仍屬於維護公共衛生安全的法定必要成本,醫院並不像一般製造業,能自由選擇或調整處理途徑。
病人不是客戶:醫療倫理與市場邏輯不等同
在一般企業推動 ESG 時,行為評估往往仰賴顧客選擇與市場反應;然而,醫療體系所面對的並非「消費者」,而是病人。病人無法自行選擇是否罹病,其接受醫療並非出於需求偏好或購買意願,而是基於身體狀況與生命風險的被動結果。因此,醫療行為的本質是救治與照護,而非交易行為,醫院也不可能因為 ESG 績效或碳排量考量,而拒絕某些對病人而言具有必要性的治療方案,即使該療程可能伴隨較高的碳排或資源使用。
進一步而言,即使病人或社會對於更環保、低碳的治療選擇有所期待,只要其療效與安全性尚未被充分驗證,醫療專業與臨床倫理仍然具有最高優先順序,不會因外部期待而被取代。此外,醫療服務的價格多由健保制度與政策機制所規範,並非透過市場供需形成,這使得醫療體系在推動 ESG 時,必須更多依賴制度設計與公共責任,而非市場價格或消費行為來引導。
法規高度介入:合規與資訊揭露的高門檻
與一般企業相比,醫院在治理層面的自由度極低。無論是在資通安全、病人隱私保護、政府評鑑制度,或醫療供應鏈管理上,醫療機構都面臨高度且不可迴避的制度限制。
首先,在資安與病人隱私方面,醫療機構同時受到《醫療法》與《個人資料保護法》的嚴格規範,並在實務上借鑑美國《健康保險可攜性與責任法案(HIPAA)》的管理精神,對病人個人健康資訊(PHI)、電子健康資料及資料外洩通報機制,皆設有極高的管控門檻。一旦病人健康資訊外流,所承擔的不僅是法律責任與罰則,更可能動搖社會對醫療機構的根本信任,其衝擊遠高於一般企業的商業資料外洩事件。
其次,各級醫院的營運管理必須優先符合政府評鑑指標與醫療相關法規。當 ESG 作為與既有評鑑制度產生衝突時,實務上幾乎必然以評鑑與法規為先,因為這些制度的核心目的在於確保病人安全與醫療品質,而非追求組織形象或績效表現。
最後,在供應鏈治理上,藥品與醫療器材具高度專業性,其生產、驗證與使用皆須通過嚴格的法定與臨床認證。特定品項往往由少數合格廠商或驗證單位掌握,即使醫院對供應商的 ESG 作為有所疑慮,也難以像一般企業那樣迅速更換替代方案,否則可能影響療效、違反法規,甚至危及病人安全。
醫療ESG的本質不是CSR,而是風險治理
前述各項限制,其實共同指向一個清楚的結論:醫療機構推動 ESG,並不是為了履行企業社會責任,或是在本業之外「多做一件善事」,而是為了避免出現系統性風險與不可承擔的後果。換句話說,醫療 ESG 的核心,不是形象管理,而是風險治理。
在醫療場域中,病人安全與臨床倫理構成組織營運的合法性基礎;臨床品質的好壞,直接決定法律責任與財務風險的高低;而能源供應、醫療供應鏈與資通安全,則並非單純的營運支持,而是攸關醫療服務能否持續運作的生命維持系統。任何一個環節失靈,其影響都不只是成本或聲譽,而可能立即轉化為病人傷害與公共風險。
因此,醫療 ESG 的角色,並不像一般企業 ESG 那樣,是可選擇的品牌加分項目,而是一套必須被納入核心治理架構的風險管理體系。它的目的,在於將臨床倫理、營運韌性與法規遵循整合為一個整體,確保醫療機構在面對不確定性與外部衝擊時,仍能守住病人安全與醫療品質的底線。
